Die Haut ist mehr als nur eine „äußere“ Hülle, sie ist Schutzschild, Klimaregulator und Sinnesorgan zugleich. Sie reguliert die Körpertemperatur, verhindert den Verlust von Flüssigkeit und schützt vor Keimen. Schwere Verbrennungen zerstören dieses Schutzsystem und setzen die komplexe Barrierefunktion der Haut außer Kraft. Während kleine Verletzungen meist von selbst heilen, geraten Menschen mit großflächigen Brandwunden schnell in eine lebensbedrohliche Situation. Die Behandlung ist aufwendig, umfasst zahlreiche Operationen und dauert häufig viele Monate.
Um verbrannte Gebiete zu stabilisieren, transplantieren Ärztinnen und Ärzte gesunde Haut und schaffen damit die Grundlage für die Heilung. Welche Methode sie anwenden, richtet sich nach Größe, Tiefe, Beschaffenheit und Lage der Verletzung.
Bei der Vollhauttransplantation entnehmen die Behandelnden die Haut in voller Dicke und setzen sie an sichtbaren oder funktionell wichtigen Stellen wie dem Gesicht ein. Die Haut behält ihre Farbe, Struktur, enthält wichtige Drüsen und schrumpft kaum.
Bei der Spalthauttransplantation wird eine sehr dünne Hautschicht (0,3 Millimeter) abgenommen und auf die verbrannten Bereiche transplantiert. Die Entnahmestelle heilt schnell, sodass nach dem Abheilen an derselben Stelle wieder Haut entnommen werden kann.
Oft vergrößern die Behandelnden die entnommene Spalthaut mithilfe der Mesh- bzw. Maschentechnik auf ein Mehrfaches ihrer Fläche. So können sie auch große Wundareale mit wenig verfügbarer Haut versorgen. Das charakteristische netzartige Muster ermöglicht es, die Haut wie ein flexibles Gitter über die Wunde zu legen.
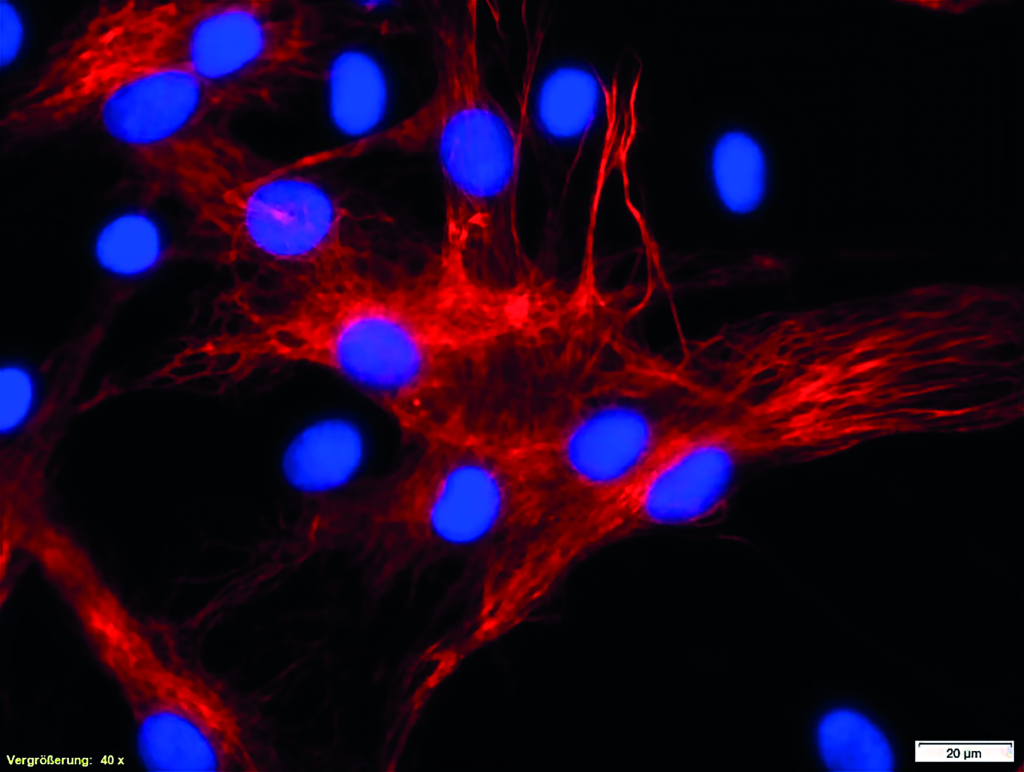
Tissue Engineering
Bei extrem großflächig verbrannter Körperoberfläche, der nur noch ein minimales gesundes Spenderareal gegenübersteht, greifen die Expertinnen und Experten bereits seit Jahren auf die Züchtung von dünnen Hauttransplantaten aus dem Labor zurück. In Deutschland übernimmt das Deutsche Institut für Zell- und Gewebeersatz (DIZG) in Berlin diese Aufgabe zentral. Hierzu züchten die Mitarbeitenden aus kleineren Hautproben der Patientin oder des Patienten größere Mengen an Hautzellen (Keratinozyten) und schicken sie nach circa drei Wochen an das Schwerbrandverletztenzentrum zurück, um hiermit die verbrannten Areale zu transplantieren.
„Zwar stellt dies eine in solchen Fällen lebensrettende Maßnahme dar, jedoch ist das daraus resultierende spätere Narbenbild den klassischen Hauttransplantaten deutlich unterlegen“, erläutert Univ.-Prof. Dr. med. Justus P. Beier, Direktor der Klinik für Plastische Chirurgie, Hand- und Verbrennungschirurgie an der Uniklinik RWTH Aachen. Aus diesem Grund wird weltweit an Weiterentwicklungen zur Generierung allschichtiger Vollhauttransplantate geforscht.
Forschung im Bereich des Tissue Engineerings
„Auch in unserem ‚Tissue Engineering‘-Labor forschen wir an der Schaffung neuer dreidimensionaler Gewebekonstrukte“, führt Prof. Beier aus. „Hierbei stehen auch andere dreidimensionale Gewebe, wie Skelettmuskulatur, in unserem Fokus der Fettstammzellen-basierten Versuche, wobei die größte Herausforderung weiterhin die erforderliche Blutversorgung solcher Gewebeeinheiten darstellt.“ Langfristig könnten diese Methoden dazu beitragen, die Entnahme größerer Gewebeeinheiten an anderer Körperstelle zu reduzieren oder sogar zu vermeiden und Patientinnen und Patienten mit Gewebeverlusten schonend und effizient zu versorgen.